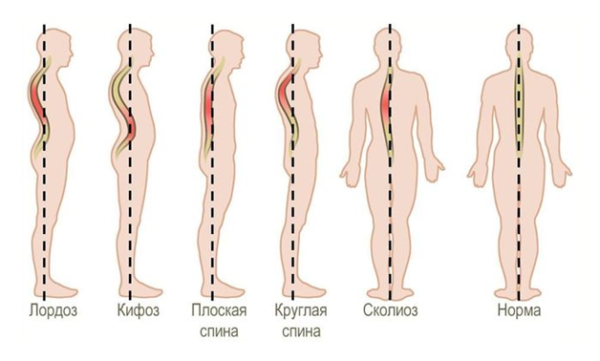
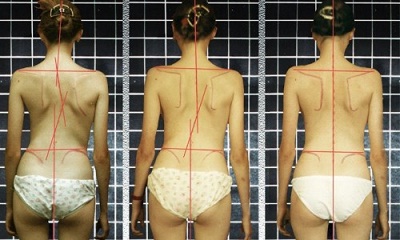
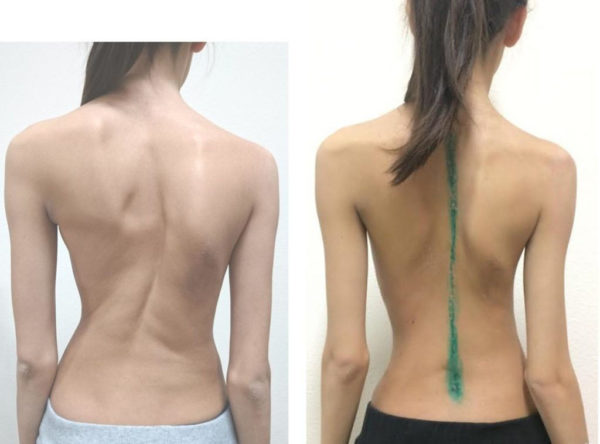
Сколиоз – это деформация позвоночника, характеризующаяся отклонением отдельных его сегментов относительно центральной оси не в сагиттальной, а во фронтальной (боковой) плоскости. Заболевание при отсутствии своевременной коррекции отличается прогрессирующим течением и плохо поддается консервативному лечению, поэтому единственным достаточно эффективным методом исправления сколиоза 3-4 степени является операция.
Хирургические вмешательства на позвоночнике всегда отличаются повышенными рисками, а после установки металлических конструкций для фиксации позвонков в анатомически правильном положении пораженный сегмент и вовсе обездвиживается, поэтому проводят подобные операции только в крайних случаях. Период восстановления после проведенного лечения длится около 1 года и требует составления индивидуальной программы реабилитации и строгого соблюдения постоперационных рекомендаций относительно режима, степени подвижности, использования специальных приспособлений и конструкций и трудовой деятельности.
Содержание
Описание патологии и причины ее возникновения
Сколиоз относится к одним из самых распространенных заболеваний позвоночника и в разной степени диагностируется примерно у 42,6% пациентов, первично обратившихся за хирургической или ортопедической помощью. Большая часть случаев сколиотической болезни выявляется в детском и подростковом возрасте. Основную массу пациентов педиатрической группы составляют дети в возрасте 3-10 лет (примерно у трети из них сколиоз впервые выявляется в 1,5-3 года во время прохождения плановой комиссии при поступлении в дошкольные учреждения).
Младенческий сколиоз
Младенческий сколиоз, выявляемый у детей до годовалого возраста, может быть следствием рахита – нарушения обменных процессов, приводящего к недостаточной минерализации костей и расстройству костеобразования. Такая форма сколиотической болезни достаточно хорошо поддается коррекции, но для остановки патологической деформации позвоночника требуется активное участие родителей (ежедневная гимнастика, массаж спины и конечностей, правильная организация кормлений и ввода прикорма, адекватное поступление холекальциферола).
Школьный сколиоз
У школьников главными причинами бокового искривления позвоночника являются неравномерное и асимметричное распределение нагрузки на околопозвоночные мышцы (ношение ранца или тяжелой сумки на одном плече, неправильная поза на занятиях, чтение в горизонтальном положении и т.д.) и длительное пребывание в статичном положении. Для профилактики заболеваний позвоночника родителям детей школьного возраста рекомендуется обеспечивать достаточный уровень двигательной активности, длительные прогулки с подвижными играми, обязательные перерывы между выполнением домашних заданий. Большое значение имеет выбор школьного ранца: он должен иметь жесткую анатомическую спинку и соответствовать росту ребенка.
Учитывать рост школьника необходимо и при выборе мебели для домашних занятий (стол и стул). Если мебельный гарнитур не будет соответствовать параметрам ребенка (рост, телосложение), он будет сидеть за столом, сгорбившись, что негативно скажется на формировании позвоночника, рост которого продолжается до 17-25 лет.
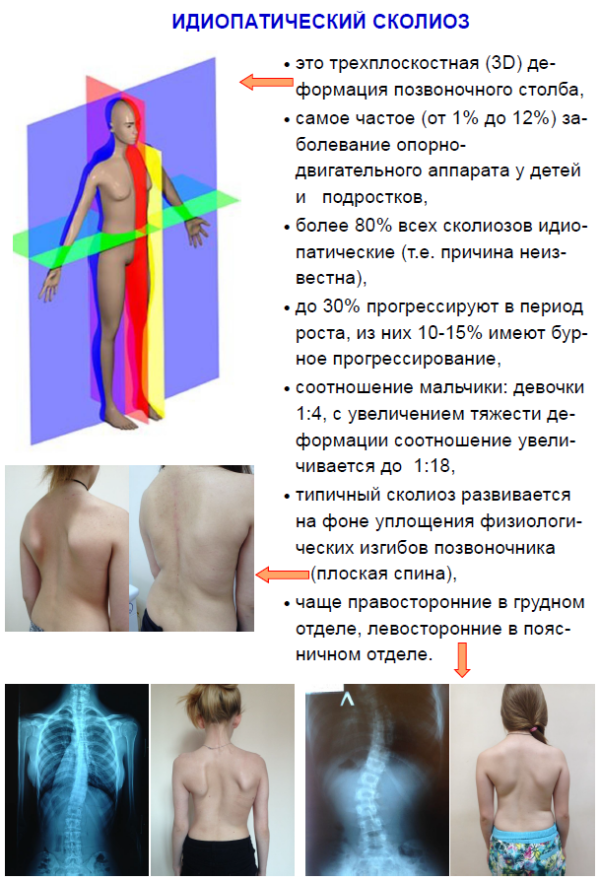
Идиопатический сколиоз
Идиопатическим называется сколиоз, который развивается без воздействия каких-либо видимых причин. Причинами такого искривления чаще всего становятся:
- регулярное перенапряжение паравертебральных (расположенных около позвоночника) мышц, связанное с особенностями трудовой или профессиональной спортивной деятельности;
- асимметричность нагрузки на околопозвоночные мышцы вследствие сутулости, длительного пребывания в одной позе (у офисных работников – неправильной посадки);
- низкая сила сопротивления на воздействие провоцирующих факторов (особенно актуально в детском и подростковом возрасте, когда процесс окостенения позвоночника еще не завершен).
Идиопатическое искривление позвоночника во фронтальной плоскости составляет около 60-75% от всех диагностированных случаев сколиотической болезни.
Обратите внимание! Патологические формы сколиоза (рубцовая, посттравматическая) достаточно успешно поддаются коррекции при отсутствии других серьезных осложнений. Отдельно хирурги-ортопеды выделяют рефлекторно-болевой сколиоз, развивающийся как вторичная патология на фоне других заболеваний с локальным болевым синдромом.
Показания к операционному лечению
Хирургическое лечение сколиоза проводится только в случаях, когда патология имеет 3-4 степень тяжести. Сама по себе 3 и 4 степень сколиотической болезни не является показанием для использования хирургических методов, так как, несмотря на достаточный практический опыт хирургов и нейрохирургов, подобные операции имеют высокий и умеренно-высокий риск осложнений и требуют длительного восстановительного периода.
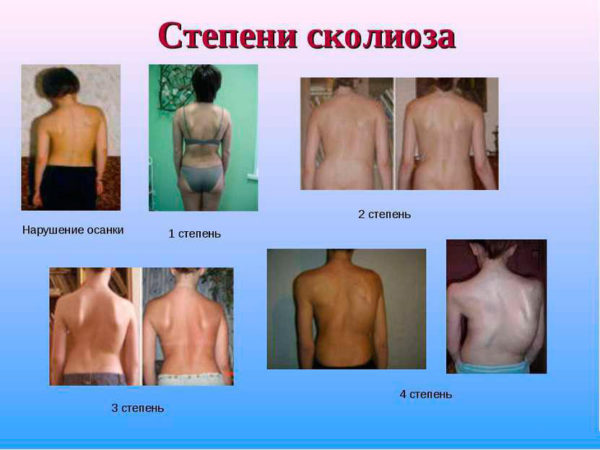
Что такое 3-4 степень сколиоза?
Степень сколиотических изменений позвоночника в классификации, предложенной хирургом-травматологом В. Д. Чаклиным, определяется по углу отклонения.
Классификация фронтального (сколиотического) искривления позвоночника
| Степень | Угол отклонения |
|---|---|
| Легкая (1) | Менее 10° |
| Умеренная или средняя (2) | От 10° до 25° |
| Тяжелая (3) | От 25° до 45° (в некоторых источниках 3 степень присваивается при угле отклонения до 50°) |
| Крайне тяжелая (4) | Более 50° |
Кому назначают операцию?
Операционная коррекция сколиоза может быть показана при длительном отсутствии эффекта от бескровных (консервативных) методов при условии использования всех доступных способов, не противопоказанных конкретному пациенту. К другим показаниям хирургического исправления сколиоза являются:
- выраженный болевой синдром или сильная деформация позвоночника, при которой угол отклонения по Чаклину превышает 45-50°;
- серьезное ограничение подвижности, распространяющееся на другие участки позвоночника или не дающее возможности выполнения домашних и профессиональных обязанностей (в особо тяжелых случаях пациент может также потерять способность к самообслуживанию);
- серьезные деформации грудной клетки, провоцирующие дыхательную и сердечную недостаточность и поражение кровеносных сосудов;
- эмфизематозное сердце (кифосколиотическая болезнь сердца на фоне сочетанного искривления позвоночника в сагиттальной и фронтальной плоскости);
- сколиотическая болезнь, обусловленная врожденными аномалиями развития опорно-двигательной системы (наличие боковых клиновидных полупозвонков, люмбализация позвонка s1, сращение реберных дуг и т.д.).
Хирургическое лечение сколиотической болезни может быть рекомендовано пациентам с высокими рисками повреждения спинного мозга или кровеносных сосудов, расположенных в центральном позвоночном канале.
Важно! Операции на позвоночнике, если их необходимость не обусловлена травмами, целесообразно выполнять не ранее 13-15 лет. Если установить металлические конструкции раньше этого времени, возможно усиление патологической деформации позвоночника в период активного роста ребенка. Исключение составляют крайне тяжелые случаи, когда угол отклонения дуги составляет более 50°: в этом случае операцию проводят, не дожидаясь указанного возраста.
Нужна ли специальная подготовка?
Хирургические операции на позвоночнике относятся к высокотехнологической помощи и имеют достаточно высокие риски осложнений даже в случае успешного проведения, поэтому к такому виду вмешательств пациента начинают готовить заранее.
За 3 месяца
Подготовку к хирургическому лечению сколиоза целесообразно начинать за 2-3 месяца. Большое значение имеет психологическая подготовка: человек должен четко понимать, для чего необходима операция, какие задачи она решает, каких последствий поможет избежать, и как будет протекать постоперационный период. При необходимости может быть показана работа с психологом: индивидуальные консультации помогут проработать страхи, связанные с операцией и возможными осложнениями, а также улучшить общее психоэмоциональное состояние и снизить проявления тревожности. Если страх слишком сильный, может потребоваться применение антидепрессантов или седативных препаратов (валериана, «Персен», «Ново-Пассит», «Афобазол» и т.д.).
Для повышения иммунного статуса и общей резистентности организма (важные составляющие успешного восстановления и быстрой реабилитации) за пару месяцев до операции необходимо проводить общеукрепляющие мероприятия: закаливание, лечебно-оздоровительную гимнастику, разрешенную врачом, прогулки. Важно также максимально разнообразить рацион питания, чтобы организм получал необходимые минералы и витамины в достаточном количестве.
Если человек имеет избыточную массу тела, следует обратиться к диетологу и эндокринологу, так как лишний вес негативно влияет на состояние позвоночника и может ухудшить качество реабилитационных мероприятий.
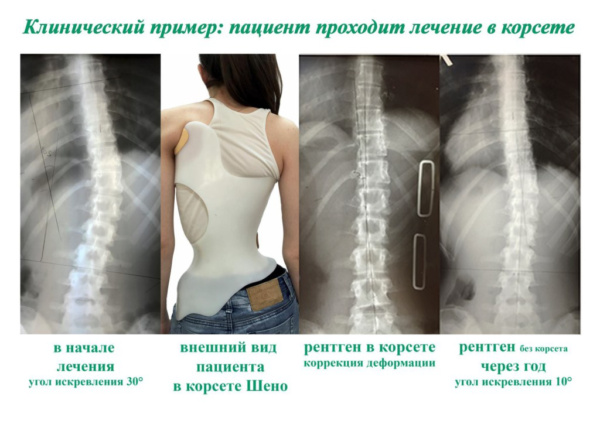
Обратите внимание! В ряде случаев врач может рекомендовать ношение специального деротирующего корсета Шено. Не всегда эта мера является оправданной, поэтому применять корригирующие ортезы, если операция уже назначена, не стоит без назначения лечащего врача.
Какое обследование нужно пройти?
Перед операцией больной в обязательном порядке проходит плановое обследование, в которое входят следующие исследования:
- магнитно-резонансная или мультиспиральная компьютерная томография;
- УЗДГ сосудов позвоночника (при необходимости);
- измерение функциональных показателей легких, а именно, объема и скорости дыхания (спирография);
- ЭКГ;
- общий анализ крови и мочи;
- биохимический анализ крови.
Непосредственно перед операцией (за 7-10 дней) проводится повторная лабораторная диагностика крови и мочи.
Накануне операции
За сутки до операции больному повторно измеряют артериальное давление, температуру тела, делают электрокардиограмму. Вечером перед операцией, а также в день операции проводится премедикация высокоактивными транквилизаторами (феназепам). Данные препараты обладают высокой противотревожной активностью, выраженным снотворным и седативным действие. Их применение позволяет снизить риск возникновения внезапных панических атак, уменьшить страх и тревожность перед операцией, скорректировать неврозоподобные состояния при их наличии.
Питание за день до операции должно быть максимально легким. Это могут быть некрепкие бульона, овощные супы, различные запеканки, молочные каши, пудинги. Ужин должен состояться не позднее 19 часов (все плановые операции назначаются на утренние часы). После этого времени разрешено только пить воду, несладкий чай, морс или компот.
В день операции
С утра пациенту делают очищающую клизму, чтобы обеспечить эвакуацию содержимого из кишечника. В день операции нельзя ничего есть и пить. Это необходимо для предотвращения аспирации дыхательных путей желудочным содержимым в случае возникновения осложнений. Перед тем как отправиться в операционный зал, необходимо также удалить все украшения с тела, включая пирсинг в труднодоступных и скрытых местах (на языке, половых органах и т.д.).
Когда ложиться в больницу?
При отсутствии осложнений и удовлетворительном общем состоянии пациента плановая госпитализация проводится за 2-3 дня до операции. Если пациент нуждается в дополнительном обследовании, или у него имеются заболевания, которые могут повлиять на ход операции или реабилитационного периода, направление в стационар врач может выдать за 10-14 дней до предполагаемой даты.
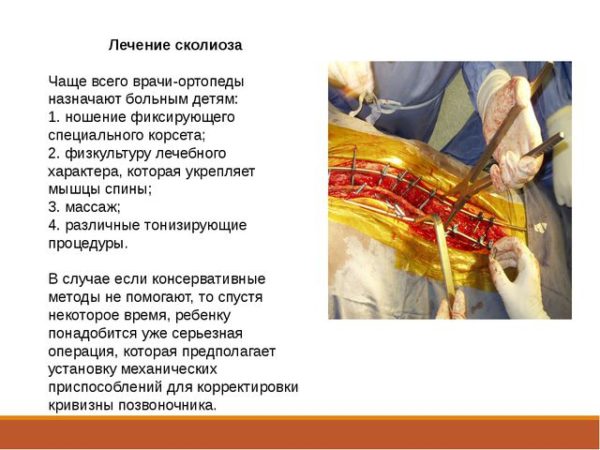
Виды операции, их плюсы и минусы
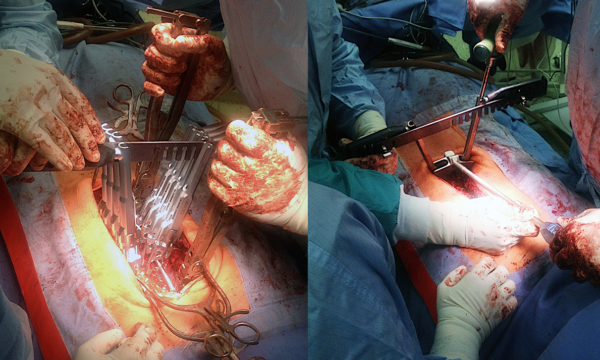
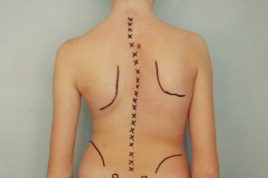
Всего в нейрохирургической практике выделяют два основных типа хирургического лечения позвоночника: с передним и задним хирургическим доступом. Операции с применением заднего доступа используются реже, так как имеют существенный недостаток – полное ограничение подвижности оперируемого сегмента. Разрез при таком способе вмешательства выполняется строго по срединной линии от костей таза, а коррекция сколиоза достигается за счет крепления металлических конструкций к позвоночнику.
Операции с передним доступом более травматичны, так как в ходе такого вмешательства у пациента удаляется одно ребро, а разрез делается вдоль ребер (сбоку). Удаленное ребро измельчается и используется в ходе операции в качестве собственного материала для крепления металлических конструкций. Специальные шурупы при данном способе лечения сколиоза вводятся вместо удаленных межпозвонковых дисков в пораженном сегменте, а между собой они скрепляются при помощи одного или двух стержней.
Какой метод лучше?
Преимуществом заднего доступа на сегодняшний день можно считать отсутствие необходимости длительного ношения специальных ортопедических корсетов, но такие операции являются менее эстетичными и по функционалу значительно уступают методикам с передним доступом. Для удобства в таблице ниже приведена сравнительная характеристика обоих методов хирургического лечения сколиоза.
Операции с передним и задним доступом: преимущества и недостатки
| Критерии | Операции с передним доступом | Операции с задним доступом |
|---|---|---|
| Продолжительность операции | Около 1 часа | Около 40-45 минут |
| Необходимость использования ортопедического корсета после операции | Специальные корригирующие корсеты необходимо носить до 6 месяцев (редко – до 1 года) | Вопрос о необходимости длительного использования корсетов решается индивидуально. Средний срок применения у большинства пациентов ограничивается 4-12 неделями |
| Степень травматичности тканей | Высокая. Сильное травмирование тканей обусловлено необходимостью разреза грудной клетки и брюшной полости | Средняя и умеренно-высокая |
| Способ крепления фиксирующей конструкции | Специальными стержнями и собственным костным материалом, полученным их удаленного ребра пациента | Непосредственно к позвоночнику |
Период восстановления и реабилитации
Реабилитационно-восстановительный период после хирургической коррекции сколиоза может составлять 6-12 месяцев. Большое значение имеет строгое соблюдение всех врачебных рекомендаций, особенно касающихся двигательной активности и режима. Первые незначительные движения разрешают делать только на третьи сутки после операции – к этому нужно быть готовым и понимать, что полное ограничение подвижности в этот период является залогом успешного и быстрого восстановления. Двигать в течение первых двух дней нельзя не только конечностями, но и головой. Опорожнение мочевого пузыря в этот период происходит при помощи катетера.
Начиная с третьего дня, вводится специальная лечебная гимнастика, которая проводится в очень щадящем режиме. Вставать с кровати пациенту разрешают, как правило, через 7-14 дней после операции. Садиться можно через 3 недели (при условии, что результаты томографии или рентгенографии не выявили никаких осложнений).
После выписки домой (а это происходит обычно на 14-15 день) пациент также будет ограничен в подвижности, поэтому дома должен быть кто-то, кто сможет обеспечить необходимый уход до полного восстановления. В ряде случаев в восстановительном периоде пациентам рекомендовано использование гипсовых кроваток или специальных корсетов. Длительность их ношения определяется результатами контрольных аппаратных обследований и может составлять от нескольких недель до 1 года.
Что делать нельзя?
Даже после восстановления адекватного уровня подвижности не стоит забывать о щадящем режиме. Больным, перенесшим операцию по исправлению сколиоза, до окончания реабилитационно-восстановительного периода запрещено:
- бегать и прыгать;
- делать резкие движения;
- наклоняться вниз и в сторону;
- сидеть дольше 15-20 минут подряд (это касается и вождения автомобиля);
- заниматься командными видами спорта, где существует высокий риск падения и получения травмы;
- висеть на турнике;
- поднимать и носить тяжелые предметы.
Также запрещено нарушать рекомендованный режим ношения корсета, так как это может негативно сказаться на динамике восстановления и привести к серьезным осложнениям.
Прогноз
Большинство пациентов после проведенного хирургического лечения сколиоза восстанавливают способность к труду, хотя необходимо понимать, что различные ограничения, касающиеся двигательной активности, сохраняются после такого вмешательства на всю жизнь. Инвалидность после операции присваивается пациентам, у которых диагностированы расстройства, ограничивающие их профессиональную деятельность и способность к самообслуживанию, а также в случае развития осложнений, снижающих качество дальнейшей жизни (преимущественно это пациенты со сколиозом 4 степени).
Видео – Операция по устранению сколиоза
Сколиоз – это деформация позвоночника, которая при прогрессирующем течении может не только привести к инвалидности человека, но и вызвать тяжелые расстройства в работе жизненно важных органов: легких, сердца, кровеносных сосудов позвоночника и грудной клетки. Единственным эффективным методом лечения тяжелого сколиоза на сегодняшний день является операция. Восстановительный период после такого лечения обычно длительный, но при соблюдении всех назначений и рекомендаций большинство пациентов полностью восстанавливаются и возвращаются к трудовой деятельности.
Сколиоз - клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Клиника восточной медицины «Саган Дали»
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Клиника лечения спины и суставов №1
- Консультация от 1000
- Курсы лечения от 7000
- Массаж от 1500
Институт традиционной восточной медицины
регистратура
- Консультация от 1200
- Мануальная терапия от 1300
- Физиотерапия от 700
Сколиоз - специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём








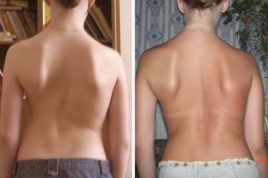

Довольно долго не решалась на такую операцию, но все таки пошла и скажу честно не пожалела, сейчас уже прошел год и нет ни болей в спине ни скалиоза