Спондилит – это воспалительно-дистрофическая патология опорно-двигательной системы, при которой первичным патогенетическим фактором выступает разрушение костной ткани позвоночника, что приводит к выраженному болевому синдрому и ограничению подвижности пораженного сегмента. Спондилит в большинстве случаев имеет инфекционную природу и развивается на фоне гнойно-очагового поражения позвоночника, вызванного микобактериями туберкулеза, гонококками, хламидиями, бледной трепонемой (возбудитель сифилиса). Наиболее тяжелой формой спондилита является неспецифический (анкилозирующий) спондилоартрит, имеющий второе название – болезнь Бехтерева. Даже при грамотной и своевременно начатой терапии данная форма спондилита неминуемо приводит к инвалидности, так как при анкилозирующем спондилите (спондилоартрите) поражаются не только суставы позвоночника, но и крестцово-подвздошные сочленения, а также паравертебральные (околопозвоночные) мягкие ткани.
Содержание
Описание патологии
Спондилит считается «возрастным» заболеванием, так как основную массу пациентов с данным диагнозом составляют лица старше 50 лет. Около 70% случаев спондилита являются специфическими, то есть, развиваются на фоне других заболеваний и патологий (преимущественно – инфекционных). Неспецифические спондилиты являются самостоятельным заболеванием, а главной причиной их возникновения принято считать аутоиммунные и гематогенные факторы. У мужчин данная патология выявляется немного чаще, чем у женщин, что объясняется большими физическими нагрузками на позвоночник, связанными с трудовой деятельностью, и более высокой скоростью деформации тел позвонков.
Клинически спондилит проявляется следующими изменениями в структуре и функционировании позвоночника:
- деформация позвонков на фоне уменьшения высоты межпозвонковых дисков;
- снижение прочности костной ткани позвоночника;
- интоксикация организма продуктами жизнедеятельности патогенных микроорганизмов – возбудителей первичного инфекционно-воспалительного процесса;
- скопление воспалительной жидкости и гнойного экссудата в мягких тканях и суставах позвоночника (может стать причиной эпидурита – гнойного воспаления эпидуральной клетчатки, мозговых оболочек и спинномозговых нервов).
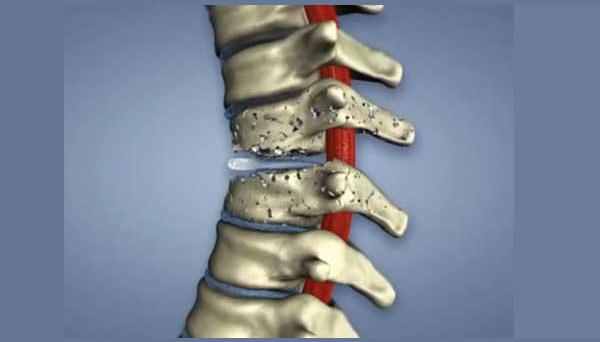
На фоне инфекционного спондилита нередко развиваются и другие патологии позвоночника, например, остеохондроз. Если гнойно-воспалительный процесс не купировать на начальной стадии, возможно развитие осложнений, например, нервно-мышечного паралича, нарушения функций органов малого таза (в тяжелых случаях – недержание кала и мочи). У мужчин спондилит способен стать причиной импотенции в случае вовлечения в воспалительный процесс нервных корешков спинного мозга и острого застоя кровообращения в области пораженного сегмента позвоночника.
Причины
Главная причина воспаления твердых и мягких тканей позвоночника – различные инфекции бактериального, вирусного, грибкового происхождения. В очень редких случаях вялотекущий воспалительный процесс может быть следствием хронических протозойных и паразитарных инфекций. Неинфекционный (асептический) спондилит развивается на фоне травм (ушибов и других повреждений), хронических заболеваний позвоночного столба, острого нарушения кровообращения в кровеносных сосудах позвоночника.
Факторами, повышающими предрасположенность к развитию спондилита, могут быть:
- ослабление иммунной защиты организма вследствие хронических, аутоиммунных или частых инфекционных заболеваний;
- нарушение гормонального фона (избыток или нехватка некоторых гормонов может провоцировать снижение плотности костной ткани и нарушение метаболизма минералов и витаминов, необходимых для поддержания нормального функционирования позвоночника);
- алкогольная, никотиновая или наркотическая зависимость;
- избыточная масса тела;
- травмы спины в анамнезе;
- нерациональное, нерегулярное и несбалансированное питание;
- повышенные физические нагрузки или регулярные занятия профессиональным спортом.

Большое значение имеет и генетическая предрасположенность. Как показывает статистика, почти у 30% больных с болезнью Бехтерева хотя бы у одного из родителей или ближайших кровных родственников было выявлено данное заболевание.
Если вы хотите более подробно узнать, болезнь Бехтерева, к кому обратиться, а также рассмотреть какие симптомы являются основанием для проведения диагностики, вы можете прочитать статью об этом на нашем портале.
Классификация
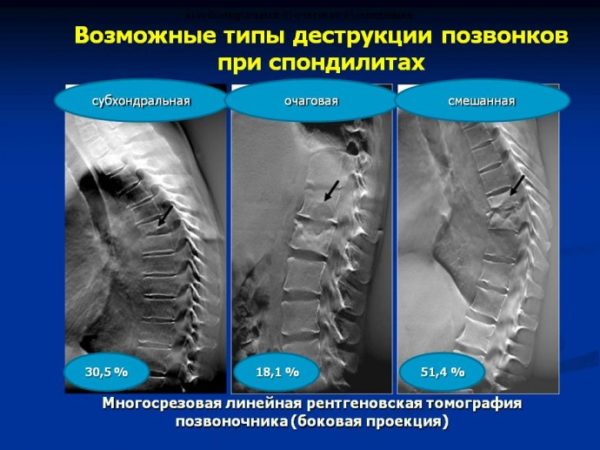
Классификация спондилитов проводится преимущественно по причине возникновения воспалительного процесса. Всего выделяют две обширные группы спондилитов – специфические и неспецифические,– которые также имеют несколько разновидностей.
Специфические спондилиты
Специфический спондилит – это деформация позвоночного столба, развивающаяся на фоне инфекционного воспаления тканей позвоночника. Классификация данной группы спондилитов предусматривает деление по типу инфекционного возбудителя (вирусы, грибки или бактерии).
Таблица. Специфический спондилит: разновидности
| Форма | Возбудитель | Характеристика |
|---|---|---|
| Бледная трепонема (отряд спирохеты) | Тяжелая форма спондилита, характеризующаяся стремительным прогрессированием интоксикационной симптоматики, возникающей на фоне распада гумм – узлов, которые образуются в тканях при инфицировании бактериями сифилиса или туберкулеза. Температура тела при данной форме воспаления может доходить до 40°C, а интенсивный лихорадочный синдром часто провоцирует судороги. Основная локализация патологического процесса при гуммозной форме спондилита – тела шейных позвонков. |
|
| Микобактерии туберкулеза (палочка Коха), бычий вид микобактерий (М. bovis) | Одна из самых тяжелых форм специфического спондилита, способная вызвать гнойное «расплавление» костных структур позвоночника и инвалидность человека. Патогенные микроорганизмы проникают в губчатое вещество кости через кровеносные или лимфатические сосуды, вызывая деформацию грудной клетки и нарушения в работе сердечной мышцы и органов дыхания. Неврологические патологии при туберкулезном спондилите развиваются при прорыве гнойников в спинномозговой канал, где происходит компрессия нервных окончаний густым гнойным экссудатом. |
|
| Сальмонелла (брюшной тиф), риккетсии (сыпной тиф) и боррелии (возвратный тиф) | Тифозная форма воспалительной деформации позвоночника протекает на фоне умеренно выраженных симптомов с быстрым разрушением тканей двух смежных позвонков и соединяющего их межпозвоночного диска. Осложнением данной разновидности спондилита является образование абсцесса – гнойного нарыва, приводящего к разрушению и расплавлению тел позвонков. Основная локализация – пояснично-крестцовый отдел позвоночника и нижний сегмент грудного отдела. | |
| Бруцеллы | Бруцеллезный спондилит имеет наиболее легкое течение (по сравнению с другими специфическими формами), так как редко вызывает образование абсцессов. Большая часть бруцеллезной деформации позвоночника приходится на поясничный отдел (на уровне L3 и L4). |
Вирусные и грибковые формы спондилита встречаются довольно редко (менее 5% от общего числа пациентов) и локализуются преимущественно в грудном отделе позвоночника. Основной характеристикой данных инфекционных поражений позвоночника является образование паравертебральных свищевых ходов, из которых может отделяться гнойный экссудат.
Неспецифические спондилиты
Неспецифическая форма спондилита – это хроническое, медленно прогрессирующее заболевание позвоночника гематогенной или аутоиммунной природы, характеризующееся первичным воспалением позвоночных тканей и структур с последующей деформацией костных элементов позвоночного столба. Выделяют две формы неспецифического спондилита:
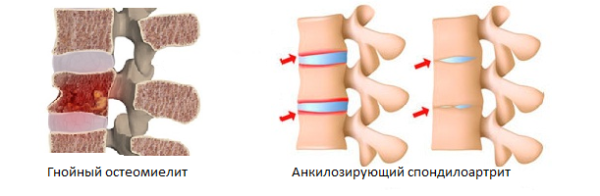
- гематогенный спондилит (гнойный остеомиелит позвоночника);
- болезнь Бехтерева (анкилозирующий спондилоартрит).
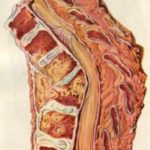
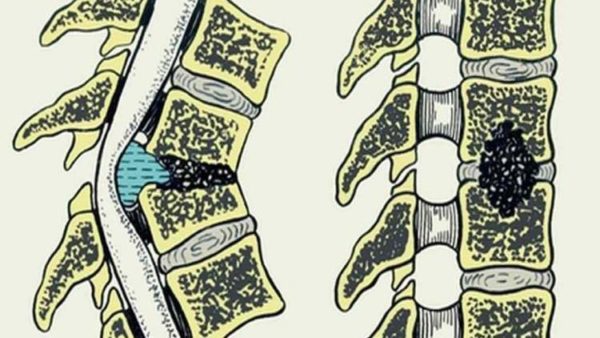
Гнойный остеомиелит (инфекционное воспаление кости, костного мозга и надкостницы) позвоночника – опасное заболевание, при котором риск инвалидности имеет одни из самых высоких показателей среди всех патологий опорно-двигательной системы (более 60%). Заболевание начинается стремительно и при отсутствии своевременного лечения приводит к тяжелым изменениям в структуре позвоночного столба и его функционировании: отеку околопозвоночных мягких тканей, образованию свищей, разрушению хрящевых элементов межпозвоночного диска и образованию костного блока между смежными позвонками. Гнойный остеомиелит также может проявляться образованием множественных гнойных очагов в мягких тканях позвоночника, образованием секвестров (частей студенистого ядра межпозвоночного диска, отделившихся от дисковой полости), скоплением воспалительного инфильтрата и экссудативной жидкости.
Важно! Одно из наиболее опасных осложнений остеомиелита – гнойное воспаление мозговых оболочек. Это инфекционная патология с высоким риском летальности, лечение которой необходимо начинать сразу после появления возможных симптомов. Гнойный менингит в детском возрасте всегда сопряжен с высокой вероятностью необратимых неврологических нарушений и инвалидизацией.
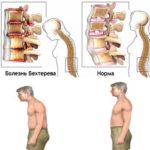
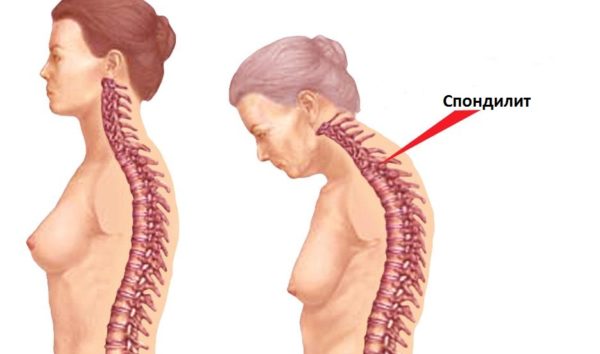
Болезнь Бехтерева
Анкилозирующий спондилит (болезнь Бехтерева) – это хроническая патология позвоночного столба, при которой происходит поражение позвоночных и периферических суставов, а также расположенных около позвоночника мягких тканей. Прогноз у пациентов с диагностированной болезнью Бехтерева неблагоприятный, так как даже при раннем выявлении патологии медикаментозное лечение и физиотерапия могут лишь замедлить прогрессирование тревожных симптомов, улучшить качество жизни и облегчить болевой синдром. В конечном итоге анкилозирующий спондилит приводит к полной потере трудоспособности и стойкому ограничению подвижности пациента (инвалидизации).
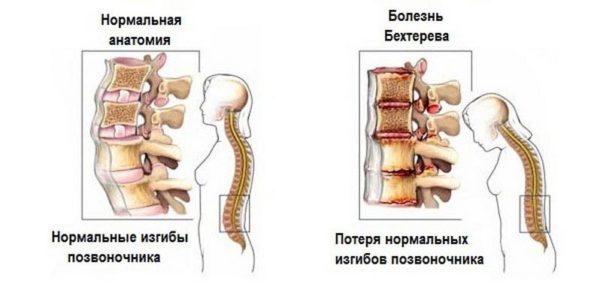
Основным патогенетическим фактором анкилозирующего спондилита специалисты называют наследственную предрасположенность, маркером которой считается ген HLA-B27. Повышают вероятность поражения позвоночных суставов сахарный диабет, гормональные нарушения, хронические зависимости от токсичных и наркотических веществ, аутоиммунные патологии, гемодинамические расстройства.
Важно! Типичными симптомами данной формы неспецифического спондилита являются «внепозвоночные» признаки: воспаление сосудистой и радужной оболочки глаза, а также цилиарного тела глазного яблока (иридоциклит и увеит), нарушение сердечного ритма, воспаление наружной оболочки сердца. На фоне аутоиммунных нарушений возможно нарушение белкового обмена (амилоидоз почек). У детей анкилозирующий (ревматоидный) спондилит может проявляться внезапным прекращением роста грудной клетки.
Признаки и симптомы спондилита
Клинические проявления спондилита связаны с поражением позвоночных, тазобедренных и других суставах. Симптоматика заболевания может быть представлена следующими проявлениями:
- боли и прострелы (люмбаго) в области поясницы и крестца с возможной иррадиацией в ягодицы и наружную поверхность бедер;
- скованность в мышцах и суставах, усиливающаяся в состоянии покоя и ослабевающая во время физической активности;
- снижение объема движений в области пораженного опорно-двигательного сегмента позвоночника;
- боли в спине, возникающие на фоне патологической слабости и утомляемости спинных мышц;
- патологическая искривление позвоночника (хроническая сутулость);
- неподвижность межпозвонковых суставов.
Если вы хотите более подробно узнать, что такое и как лечить спондилит поясничного отдела позвоночника, а также рассмотреть причины развития и симптомы, вы можете прочитать статью об этом на нашем портале.
При гнойных поражениях позвоночных и паравертебральных тканей у больного повышается температура тела, появляются симптомы общей интоксикации организма: патологическая слабость, тошнота, отсутствие аппетита, бледность кожных покровов и слизистых оболочек. В некоторых случаях может возникать нечастая и необильная рвота без примесей непереваренной пищи и желчных кислот. В области пораженных позвонков кожа спины, наоборот, становится красной и горячей на ощупь (местная гипертермия). При запущенном течении спондилита ярко выражена неврологическая симптоматика, проявляющаяся парезами, параличами, судорогами и парестезий (нарушением чувствительности).
Важно! Симптомами спондилита и других патологий позвоночника также могут быть проблемы с мочеиспусканием и дефекацией (недержание кала и мочи, хронический запор, расстройство суточного диуреза). У мужчин на фоне выраженного болевого синдрома могут возникать трудности с потенцией, снижение либидо (сексуального влечения) и преждевременная эякуляция.
Как лечить спондилит?
Лечение спондилита необходимо начинать на ранней стадии заболевания, когда степень деформации позвоночника еще достаточно легко поддается консервативной коррекции. Основой базовой терапии в большинстве случаев является медикаментозная терапия и физиотерапия.
Лекарственные препараты
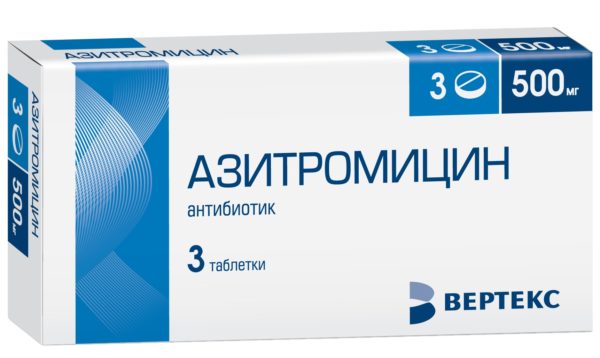
Основой лечения специфического спондилита являются антибактериальные препараты широкого спектра действия. Препаратом выбора в большинстве случаев является «Амоксициллин»: его нужно принимать 3 раза в день в дозировке 500 мг. Курс лечения средствами пенициллинового ряда при воспалении позвоночника должен составлять не менее 7-10 дней. При неэффективности амоксициллина врач может назначить «Кларитромицин» (по 500 мг 2 раза в день), «Азитромицин» (по 500 мг 1 раз в день в течение 3-5 дней) или «Ципрофлоксацин» (по 250-500 мг 2 раза в день).
Для купирования воспалительных процессов, вызванных простейшими паразитами, используются противопротозойные и противомикробные средства, например, «Метронидазол» (500 мг 2 раза в день в течение 10 дней). В некоторых случаях метронидазол может использоваться одновременно с тетрациклином (100 мг 2 раза в день). При грибковом спондилите показан прием антимикотических лекарств в форме таблеток или растворов для инъекций («Флуконазол», «Миконазол»).
В качестве вспомогательной терапии больным различными формами инфекционного спондилита показано применение лекарств, приведенных в таблице ниже (в составе комплексного лечения).
Таблица. Схема медикаментозного лечения специфического спондилита
| Фармакологическая группа | Цель применения | Препараты |
|---|---|---|
| Улучшение метаболических процессов в костно-хрящевой ткани, нормализация хрящевого питания, профилактика дистрофии межпозвоночных дисков. | «Глюкозамин Максимум», «Хондроксид», «Терафлекс», «Дона». | |
| Коррекция метаболизма в тканях позвоночника, нормализация синтеза миелиновой оболочки, уменьшение болезненных ощущений, вызванных поражением периферической нервной системы. | «Мильгамма», «Комбилипен». | |
| Устранение воспалительного процесса, снижение интенсивности болевого синдрома. | «Мелоксикам», «Мовалис», «Нимесулид», «Ибупрофен», «Долгит». | |
| Блокирование синтеза простагландинов (медиаторов воспаления), снижение инфильтрации в околопозвоночных мягких тканях, устранение отечности. | «Гидрокортизон», «Целестон», «Бетаметазон», «Преднизолон». | |
| Лечение инфекционного спондилита, вызванного микобактериями туберкулеза (внелегочные штаммы). | «Стрептомицин», «Рифампицин». |
При температуре выше 38,5°C показан прием жаропонижающих препаратов («Парацетамол», «Ибупрофен»). При выраженной интоксикации назначается инфузионное (капельное) введение раствора хлорида натрия. Если на фоне сильной интоксикации у больного появляется рвота или тошнота, используются прокинетики центрального действия («Мотилак», «Церукал»).
В схему лечения неспецифического спондилита также могут включаться иммунодепрессанты («Метотрексат») и биологические модификаторы иммунного ответа («Инфликсимаб»).
Обратите внимание! Лечение туберкулезного спондилита проводится строго в условиях стационара в противотуберкулезном диспансере.
Разгрузочный режим для позвоночника
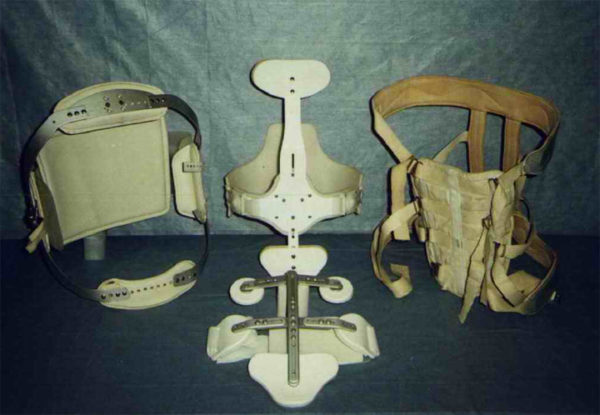
Разгрузочный режим может включать как частичное ограничение нагрузки за счет использования специальных ортопедических корсетов и бандажей с полужесткими металлическими вставками, так и полную иммобилизацию позвоночника при помощи гипсовой кроватки (кровать Лоренца). Гипсовая кроватка всегда производится на заказ и представляет собой изделие из гипса, выполненное по оттиску задней части головы, шеи и задней поверхности туловища пациента (до середины бедер). Изнутри кроватка выстлана мягкой хлопчатобумажной тканью и укреплена в области шейных позвонков.
Важно! Для профилактики пролежней больным, которым показано применение кровати Лоренца, необходимо делать ежедневный массаж, а тело протирать камфорным спиртом. Чтобы приготовить камфорный спирт в домашних условиях, необходимо смешать 10 г камфорного масла 10%, 70 мл спирта и 20 мл воды.
Теплолечение
Тепловое воздействие позволяет устранить мышечный спазм, улучшить приток крови к воспаленному участку, уменьшить интенсивность болевого синдрома. Прогревание пораженного участка рефлекторно раздражает биологически активные точки позвоночника, позволяя быстро избавиться от мышечной скованности и ощущения «деревянных» мышц. Ниже перечислены самые простые способы теплолечения, которые можно применять не только в больнице, но и в домашних условиях.
- Горячая ванна. Самый простой и доступный способ прогревания спины в домашних условиях. В ванну можно добавить 10-20 капель пихтового масла: оно отлично справляется с мышечной болью и скованностью и обладает мощным противовоспалительным действием.
- Тепловые аппликации. Для тепловых аппликаций можно использовать косметический парафин или озокерит. Минерал следует нагреть на водяной бане, после чего завернуть в тонкую ткань и приложить к больному участку. Держать аппликацию нужно около 15-20 минут. Процедуру следует выполнять ежедневно в течение 2-3 недель.
- Баня (сауна). Посещать баню при заболеваниях позвоночника следует 1-2 раза в неделю. В парилку можно брать веник из березы: он улучшает кровообращение и стимулирует костно-хрящевой метаболизм.
В стационарных условиях прогревание позвоночника выполняется в физиопроцедурном кабинете (электрофорез, УВЧ). Все процедуры проводятся строго в период ремиссии.
Как повысить эффективность лечения: полезные советы
Лечение спондилита направлено не только на устранение основных симптомов и купирование гнойно-воспалительных процессов, но и на профилактику рецидивов и возможных осложнений. Чтобы повысить эффективность лечения, необходимо придерживаться рекомендаций, перечисленных ниже:
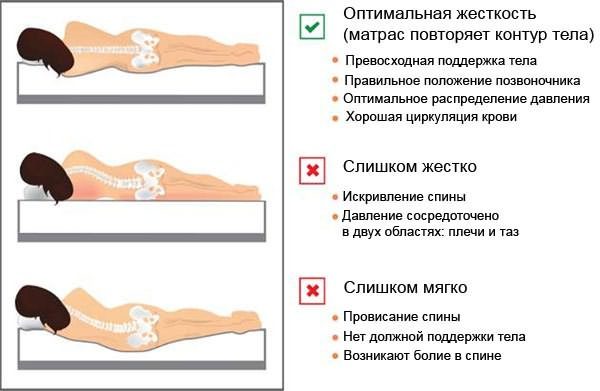
- большое значение в формировании благоприятного прогноза имеет достаточный (не менее 8-9 часов) сон в правильном положении. Больным с различными формами спондилита для сна необходимо приобретать специальные лечебно-профилактические принадлежности (подушки, матрац);
- дозированные закаливающие процедуры полезны для улучшения функциональных способностей позвоночника и повышения общей иммунорезистентности организма;
- двигательная активность должна быть ежедневной и соответствовать уровню физической подготовки, а также учитывать особенности заболевания. Идеальный выбор – занятия ЛФК, плавание, пешая ходьба.
При наличии возможности пациентов с диагнозом «спондилит» следует отправлять на санаторно-курортное лечение 1 раз в год.
Спондилит – серьезное заболевание позвоночника, способное привести к самым тяжелым последствиям (например, гнойному менингиту), поэтому начинать лечение нужно как можно раньше. В случаях, когда консервативная терапия не дает стабильного положительного результата, индивидуально решается вопрос о возможности хирургического лечения и дальнейшем прогнозе жизни и здоровья (включая присвоение группы инвалидности).
Видео – Туберкулезный спондилит позвоночника
Симптомы - клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Клиника восточной медицины «Саган Дали»
- Консультация от 1500
- Диагностика от 0
- Рефлексотерапия от 1000
Клиника «Диамед Марьина Роща»
- Консультация от 1600
- Ударно-волновая терапия от 1200
- Рефлексотерапия от 2200
Медицинский центр иммунокоррекции им. Р.Н. Ходановой
- Приём от 1500
- Диагностика от 200
- Гирудотерапия от 1150
Симптомы - специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём